Trattamento Laseristiche del Glaucoma | SLT | Iridotomia YAG Laser
Il glaucoma in alcuni casi selezionati può essere trattato con successo per mezzo della terapia laser. Esistono diversi tipi di trattamento, ciascuno con le proprie specifiche indicazioni e controindicazioni. E’ importante pertanto individuare accuratamente i pazienti che potrebbero beneficiare dei differenti tipi di trattamento. Lo scopo della terapia laser è quello di controllare la pressione intraoculare riducendo o eliminando l’utilizzo di colliri ipotonizzanti oppure evitando o ritardardando il trattamento chirurgico.
I trattamenti laser più frequentemente effettuati per il glaucoma sono: la trabeculoplastica, l’iridotomia e l’iridoplastica.
SLT Trabeculoplastica Laser Selettiva
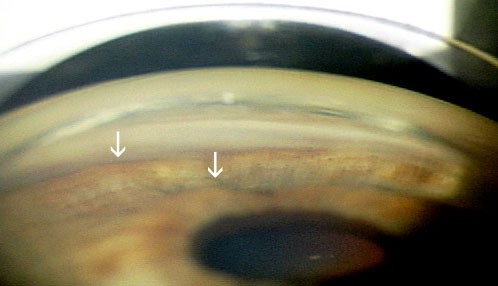
Con questa tecnica il trattamento viene effettuato a livello del trabecolato, nell’angolo iridocorneale. Gli spot laser devono essere indirizzati nella giunzione tra la parte pigmentata e quella non pigmentata del trabecolato attraverso l’utilizzo di specifiche lenti angolate gonioscopiche. La riduzione della pressione intraoculare (IOP) è dovuta sia ad un effetto meccanico che ad un effetto biochimico indotto dal laser.Questo tipo di laser è indicato per il trattamento del glaucoma primario ad angolo aperto, del glaucoma pigmentario, del glaucoma pseudoesfoliativo e nei casi di ipertensione oculare ad alto rischio.

La ALT e la SLT sono ugualmente efficaci e sicure come primo trattamento nel ridurre la IOP nei glaucomi ad angolo aperto: in circa l’80-85% dei casi permettono una riduzione della IOP di circa il 25-30% rispetto ai valori basali. La riduzione della pressione intraoculare si raggiunge dopo almeno 4-6 settimane dal trattamento ALT e dopo 1-2 settimane dal trattamento SLT. La riduzione della pressione può continuare fino a 4-6 mesi e il suo effetto può durare anche per alcuni anni.
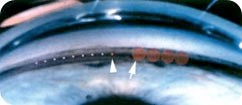
La trabeculoplastica laser può portare ad un transitorio aumento della IOP (per cui può essere indicato un trattamento nel periodo perioperatorio con brimonidina collirio), ad uveite anteriore lieve, a alla formazione di sineche periferiche anteriori (con ALT) e a danno all’endotelio corneale (nelle cornee con pigmento sull’endotelio dopo SLT). Per questi motivi, dopo il trattamento va controllota la pressione nei pz con: glaucoma avanzato, IOP alta prima del trattamento, sindrome pseudoesfoliativa, trabecolato molto pigmentato. Nel post operatorio inoltre viene in genere prescritto un trattamento con corticosteroidi o farmaci anti-infiammatori non steroidei topici 3-4 volte al giorno per 4-7 giorni.
Fattori predittivi positivi per il successo di questo trattamento comprendono: età (pazienti di età inferiore a 40 anni rispondono meno alla ALT), configurazione anatomica dell’angolo irido-corneale e pigmentazione del trabecolato. La ALT è meno efficace nei pazienti con trabecolato poco pigmentato, viceversa la SLT sembra non essere influenzata dal grado di pigmentazione.
Iridotomia Laser
L’umore acqueo è prodotto dal corpo ciliare e fluisce dalla camera posteriore (al di dietro dell’iride) a quella anteriore (al davanti dell’iride) dell’occhio attraverso il forame pupillare; da qui, attraverso il trabecolato e il canale di Schlemm entra nella circolazione generale. Nel glaucoma a chiusura d’angolo, la pressione aumenta nella camera posteriore determinando una spinta in avanti dell’iride che così viene ad ostruire il trabecolato. L’iridotomia laser risulta presenta un effetto terapeutico nel ridurre la IOP nei casi di glaucoma ad angolo stretto e glaucoma acuto, ma anche di alcune forme di glaucoma misto e di glaucoma facomorfico con aspetto di blocco pupillare. Può essere effettuata per prevenire una chiusura d’angolo acuta o cronica nei pazienti che presentano un angolo occludibile o un angolo chiuso per più di 180°. Con questa tecnica viene creato un foro sull’iride che permette così il passaggio dell’umore acqueo dalla camera posteriore alla camera anteriore.
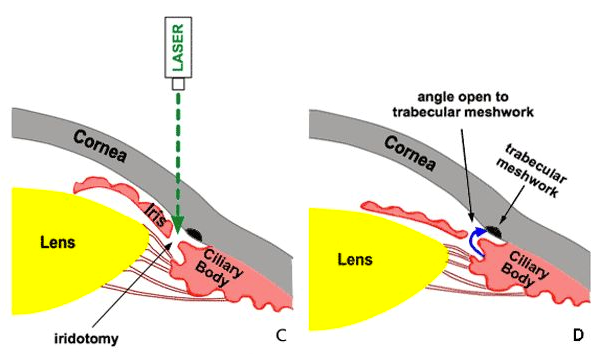
L’iridotomia laser viene in genere praticata nell’iride superiore, in posizione periferica in modo tale che possa essere coperta dalla palpebra superiore. In alcuni casi può essere indicato effettuare due fori nelle porzioni supero-laterali. Possono essere utilizzati diversi tipi di laser (argon o yag), talora in combinazione. Il colore e lo spessore dell’iride influenzano la scelta del tipo di laser da utilizzare. La grandezza dell’iridotomia deve essere adeguata per garantirne la pervietà anche in caso di edema irideo, proliferazione dell’epitelio pigmentato e dilatazione pupillare.
La valutazione della transilluminazione non è un parametro sufficiente per valutare il successo.
Il paziente può avvertire un lieve fastidio durante il trattamento e potrà riprendere le sue attività abituali attività già dal giorno seguente al trattamento. Nei controllo postoperatori è bene valutare un eventuale rialzo transitorio della IOP che verrà opportunatamente gestito con colliri ipotonizzanti. Verrà inoltre controllata la pervietà dell’iridotomia tramite transilluminazione e la sua efficacia tramite gonioscopia per visualizzare l’apertura dell’angolo irido-corneale. Questo trattamento può talora portare a disturbi visivi (glare, aloni, immagini fantasma), soprattutto nei casi in cui la palpebra superiore non copra completamente l’iridotomia.
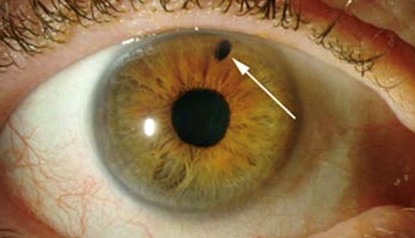
Iridoplastica Laser
L’iridoplastica consiste nell’effettuare spot laser disposti ad anello nell’iride periferica al fine di determinare una cicatrice superficiale che contragga lo stroma irideo e allarghi l’angolo irido-corneale. Il principio è infatti quello di aprire l’angolo periferico, per ridurre il rischio di chiusura d’angolo. Questo trattamento è indicato nei casi di iride a plateau; in previsione di una laser trabeculoplastica in pazienti con angolo stretto; in pazienti con glaucoma ad angolo chiuso non responsivi al trattamento medico e nei quali l’iridotomia periferica non può essere effettuata (ad esempio per la presenza di edema corneale). L’iridoplastica non è invece indicata nei casi di iride piatta e in presenza di sinechie periferiche anteriori estese.
La tecnica consiste nell’effettuare circa 4-10 cicatrici per quadrante di ampie dimensioni (200-500 microns). Nel postoperatorio il paziente deve essere controllato per il rischio di aumento transitorio della IOP e di irite moderata. In rari casi questo trattamento può essere responsabile della comparsa di dilatazione pupillare e atrofia iridea.